著者:
Randy Alexander
作成日:
24 4月 2021
更新日:
1 J 2024

コンテンツ
米国では約300万人が1型または2型糖尿病の治療にインスリンを使用しています。糖尿病の人では、膵臓は食品に含まれる炭水化物、糖、脂肪、タンパク質を制御するのに十分なインスリンを生成しません。 1型糖尿病の人々にインスリンを使用することは、生命を維持するために不可欠です。 2型糖尿病の患者の多くは、投薬、食事療法、運動で血糖値を制御できないことが多いため、インスリン療法のコースを開始します。インスリン治療には、使用されているインスリンの種類、その使用方法を正しく理解し、怪我や二重の怪我を防ぐために安全上の指示に従うことを約束する必要があります。インスリンを使用する前に、完全な情報について医師に相談してください。
手順
方法1/6:血糖値を監視する

血糖値を確認してください。 手順に従って、血中グルコースレベルを確認および記録します。- 石鹸と水で手を洗い、タオルで乾かします。
- テストストリップを血糖値計に挿入します。
- ランセットを使用して、指先から血液を採取します。
- 新しいデバイスは、前腕、太もも、手のパッドなどの他の部分から血液を引き出すことができます。
- 取扱説明書に従って、装置の操作方法に従って正しく進めてください。ほとんどのデバイスは、皮膚が損傷したときの痛みを和らげるためにバネ式です。
- デバイスの動作に応じて、血液滴をメーターに挿入する前または後に、指定された場所のテストストリップに接触させます。
- 血糖値がデバイスの画面に表示されます。この番号をテスト期間とともに記録します。

記録。 あなたの血糖値をチェックすることは、あなたとあなたの医者が使用するインスリンの適切な量を決定するための主要なツールです。- 血糖値や、食事の前の食事や注射の変更、またはお菓子がたくさんある特別なイベントなどの他の方法を記録することで、医師は病気のコントロールを改善するのに役立ちます。糖尿病。
- 医者に診てもらうたびにノートを持っていきましょう。

測定結果を目標範囲と比較します。 あなたの医者はあなたの状態に特有の目標範囲の血糖値を提供することができます。- 一般的な目標範囲は、食事の前に服用した場合は80〜130mg / dl、食事の1〜2時間後に服用した場合は180mg / dl未満です。
- 血中グルコースレベルを監視することは、全体的な治療計画を作成する上で非常に重要ですが、それはあなたがあなたの健康をどれだけうまくケアしているかを決定する方法ではないことを覚えておいてください。結果があなたを動揺させないでください。
- あなたとあなたの医者があなたのインスリン投与量を適切に調整できるようにあなたの血糖値が推奨よりも高い場合はあなたの医者に相談してください。
方法2/6:インスリン注射器を使用する
必要なツールを収集します。 インスリン注射器の使用は、インスリンを体内に取り込むための最も一般的な方法の1つです。
- インスリン注射器と針、アルコール綿棒、インスリン、および容器を含む消耗品の完全なセットを準備します。
- 使用する約30分前に冷蔵庫からインスリンバイアルを取り出し、室温でインスリンを低下させます。
- 使用前にインスリンバイアルの有効期限を確認してください。有効期限が切れている、または28日以上開いているインスリンは使用しないでください。
石鹸と水で手をよく洗ってください。 清潔なタオルで乾かします。
- 注射部位は清潔で乾燥している必要があります。続行する前に、石鹸と水で洗浄してください。
- 注射の周りの皮膚を拭くためにアルコールを使用しないでください。その場合は、注射前に皮膚を乾かしてください。
インスリンテスト。 多くの人が複数の種類のインスリンを使用しています。ラベルに注意して、推奨用量で正しい製品を使用していることを確認してください。
- インスリンバイアルが容器に入っているか、カバーが付いている場合は、バイアルを取り外し、アルコール綿棒で完全に拭きます。次に、空気乾燥させ、バイアルに吹き付けないでください。
- インスリン組成を確認してください。瓶の中の塊や浮遊種子を確認してください。瓶は無傷で、ひび割れや損傷があってはなりません。
- 透明なインスリンを振ったり、転がしたりしないでください。成分を混合する代わりに、この状態でインスリンを使用する必要があります。
- 一部のインスリンは自然に曇っています。成分が均一に溶解するように、穏やかに転がすことができます。インスリンを激しく振らないでください。
シリンジを完全に満たします。 摂取するインスリンの量を決定します。感染を防ぐために、針の先端に触れたり、別の表面に接触したりしないように注意しながら、針からキャップを取り外します。
- シリンジのプランジャーを、バイアルから引き出すインスリンの量に対応する線まで引きます。
- バイアルの上部から針を押し、プランジャーを押してシリンジ内の空気の量をスプレーします。
- バイアルとチューブの針を直立させ、ボトルを逆さまにします。
- バイアルとチューブを片手で持ち、もう一方の手でプランジャーをそっと引いてインスリンを吸収します。
- 液管内に気泡がないか確認してください。針をバイアルに入れたまま逆さまにして、軽くたたいて気泡をチューブの上部に移します。空気をバイアルに押し戻し、チューブに全量を入れるのに必要な余分なインスリンを吸い込みます。
- 針をボトルからそっと引き出し、注射器をきれいな面に置き、針が何かに接触しないようにします。
同じチューブに複数の種類のインスリンを引き込まないでください。 多くの人々は、長期的に血糖の問題を解決するためにインスリンの種類の組み合わせを使用しています。
- 各注射で複数の種類のインスリンを使用する場合は、医師が指定した順序で各種類のインスリンをチューブに引き込む必要があります。
- 医師が1回の注射で複数の種類のインスリンを使用するように指示した場合は、医師の指示どおりにインスリンを引き出す必要があります。
- 使用するインスリンの種類ごとのインスリンの量、最初にシリンジに入れるインスリンの量、および吸引後にシリンジに入れるインスリンの最大総量を把握します。
- 透明で速効性のインスリンが最初にチューブに引き込まれ、次に遅効性の曇った色が引き込まれます。インスリンを一緒に混合するときは、透明から曇りにならないようにする必要があります。
インスリン注射。 約2.5cmの傷やほくろを避け、5cmの距離内にインスリンを注入しないでください。
- 傷、腫れ、または痛みを避けてください。
肌をつまむ。 インスリンは、皮膚の下の脂肪層に注入する必要があります。これは皮下注射と呼ばれます。筋肉組織への注入を避けるために、皮膚をそっとつまんで皮膚のひだを作成します。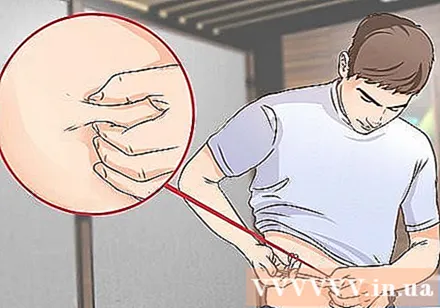
- 針先を45度または90度の角度で挿入します。針の角度は、注射部位、皮膚の厚さ、および針の長さによって異なります。
- 皮膚や脂肪組織が厚い場合は、90度の角度で針を押すことができます。
- あなたの医者はあなたの体のどの領域がつまむことができるか、そして各注射領域のために針を押す角度を見つけるためにあなたを案内します。
速い投げる動きに従って薬を注入します。 針を皮膚に押し込み、プランジャーをそっと押して、薬を体内に投与します。プランジャーを完全に押す必要があります。
- 注射後5秒間針を所定の位置に保持し、元の角度で針を皮膚から引き出します。
- 皮膚のひだを解放します。場合によっては、医師は注射後すぐに皮膚のひだを解放することを勧めます。インスリン注射があなたの体にどのように適しているかについて医師に相談してください。
- 時々インスリンが注射部位から流出します。次に、皮膚を数秒間そっと押します。インスリンが持続する場合は、医師に相談してください。
針と注射器を容器に入れます。 子供やペットの手の届かない安全な場所に保管してください。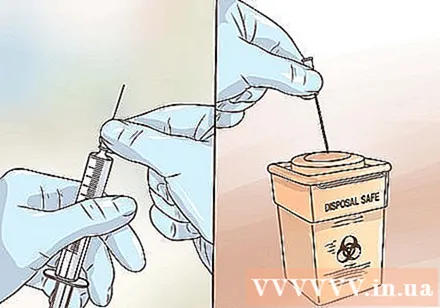
- 針と注射器は1回限りの使用です。
- 針がバイアルの蓋に触れるたびに、皮膚がくすみます。鈍い針は痛みを伴い、感染のリスクが高くなります。
方法3/6:インスリンペンを使用する
注射ペンを用意します。 針先からインスリンを数滴垂らして、気泡や異物がインスリンをブロックしないようにします。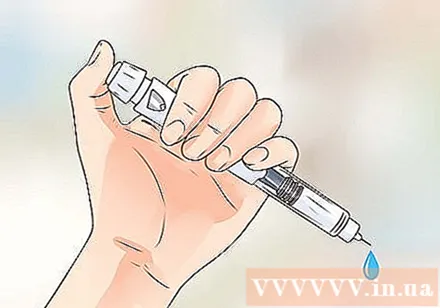
- 準備が完了したら、使用する用量を決定します。
- 新しい針、準備されたペン、および注入の準備ができているデバイスにロードされた正しい用量を使用してください。
- 効果的なインスリン注射のために皮膚をつまんで針先を押すときは、医師の指示に従ってください。
インスリン注射。 ボタンを押した後、針を抜く前にゆっくりと10まで数えます。
- あなたが大量に服用する場合、あなたの医者はあなたが薬があなたの体に完全に吸収されるためにあなたが10以上を数えることを勧めるかもしれません。
- 全量が体に与えられ、針が引かれたときに漏れないように、10以上に数えます。
注射ペンは別途ご使用ください。 注射ペンとインスリンバイアルを他の人と共有しないでください。
- 新しい針を使用しても、他の人の皮膚細胞、病気、または感染症を引き継ぐリスクがあります。
針を捨てる。 注射後、すぐに針を抜く必要があります。
- 針先をペンに付けたままにしないでください。針を外して、インスリンがペンから漏れないようにします。
- 針を外すと、空気や汚染物質が注入ペンに入るのを防ぐこともできます。
- 針を廃棄する前に、容器にしっかりと詰めてください。
方法4/6:注入部位を変更する
地図を作る。 多くの人は、このスキームを使用して注射部位を頻繁に変更できるため、注射部位をマッピングすると便利だと感じています。
- インスリン注射に最適な領域は、腹部、太もも、お尻です。十分な脂肪組織がある場合は、上腕領域を注射に使用できます。
注射部位を時計回りに変えます。 連続注射部位回転のための効果的なシステムを開発した。異なる場所に注射するたびに、体の周りを動き続けます。
- 時計回りの戦略を使用すると、注射部位を変更する効果的な方法です。
- ボディダイアグラムまたは図面を使用して、新しい注射部位を特定したり、注射の準備をしたりします。あなたの医者はあなたが注射部位切り替えシステムを開発するのを手伝うことができます。
- 腹部に注入します。鼻から5cmで、体の側面からそれほど遠くありません。鏡を見て、注入領域の左上部分から始めて、右上領域、右下、左下の順に移動します。
- 太ももに移動します。上半身の近くから始めて、下半身に移動します。
- 臀部では、左側とサイドボディの近くから始めて、次に二等分線に移動し、次に右に移動して二等分線に向かって、右のボディの近くの領域に進みます。
- 医師が腕の注射を処方した場合は、システムを上または下の注射ゾーンに移動する必要があります。
- 体系的に使用された注射部位を記録します。
痛みの軽減。 注射による痛みを最小限に抑える1つの方法は、ヘアラインへの注射を避けることです。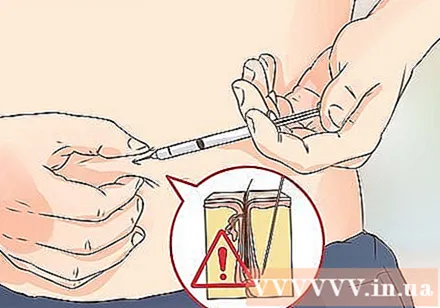
- 短くて直径の小さい針を使用してください。短い針は痛みを和らげ、ほとんどの患者に適しています。
- 理想的な短い針の長さは4.5mm、5 mm、または6mmです。
肌をきちんとつまんでください。 皮膚のひだを作るためにそっとつまむと、いくつかの注射部位または針の長さがより良く機能します。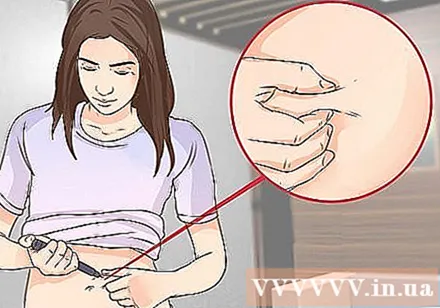
- 親指とインデックスフィンガーのみを使用して皮膚をつかみます。手全体を使用すると、筋肉組織が持ち上げられ、インスリンと筋肉組織を注入するリスクが高まります。
- 皮膚のひだを絞らないでください。注射のために皮膚の領域をそっと所定の位置に保持します。圧力を加えると、痛みを引き起こし、インスリン注射を妨げる可能性があります。
正しい針を選択してください。 短い針はほとんどの患者に適しており、使いやすく、痛みも少ないです。正しい針と注射器については、医師にご相談ください。
- 短い針を使用し、皮膚をつまんで、45度の角度で注入する目的は、筋肉組織へのインスリンの注入を回避することです。
- 注射部位を変更するときは、皮膚のひだの使用を検討してください。皮膚の薄い層と筋肉組織が多い領域に注入するには、通常、皮膚をつまんで斜めに注入する必要があります。
- 短い針でも、皮膚のひだを作るために体のどの部分が皮膚をつまむ必要があるかについては、医師に相談してください。
- 多くの場合、短い針を使用するときに皮膚を持ち上げたりつまんだりする必要はありません。
- 短い針を使用する場合は、十分な脂肪組織を含む領域に90度の角度で注入する必要があります。
方法5/6:別の方法を使用してインスリンを注入する
インスリンポンプの使用を検討してください。 小さなカテーテルが入ったインスリンポンプは、特殊な接着剤で取り付けられた細い針で皮膚に挿入されます。カテーテルは、インスリンを保持し、ポンプに通すポンプに取り付けられています。このデバイスには長所と短所があります。インスリンポンプを使用する利点は次のとおりです。
- ポンプはインスリン注射を必要としません。
- インスリン投与量はより正確に注入されます。
- ポンプは一般的に長期的な糖尿病管理を改善します。これは、血中のヘモグロビンA1c測定の結果によって証明されています。
- ポンプは、場合によっては血糖値を測定しながら、インスリンを継続的に送達します。
- ポンプは、必要に応じて追加の投与量を提供することもできます。
- ポンプを使用する人は、低血糖症を経験する可能性が低くなります。
- ポンプは、いつ食べるか、どの食品を食べるかについてより柔軟であり、余分な炭水化物を消費することなく身体的に活動することができます。
インスリンポンプの欠陥を認識します。 American Diabetes Associationによると、インスリンポンプにはいくつかの欠点がありますが、ほとんどの患者は、その利点が依然として重要であることに同意しています。インスリンポンプを使用することの欠点には、次のようなものがあります。
- ポンプは重量を増やすと考えられています。
- カテーテルが誤って引き抜かれた場合、糖尿病性ケトン形成を含む深刻な反応が発生する可能性があります。
- インスリンポンプは高価です。
- 機器を接続するのが難しい人もいます。ベルトやスカートベルト、パンツをよく着用します。
- インスリンポンプは通常、カテーテルを取り付けるために1日以上の入院を必要とし、デバイスの使用方法を説明します。
ポンプに合わせて調整してください。 インスリンポンプを使用すると、日常生活が変わる可能性があります。
- デバイスの電源をオフまたはオンにするのにかかる時間を制限するルーチンを開発します。
- ポンプが機能しない場合に備えて、バックアップペンまたはインスリンバイアルと針を用意してください。
- ポンプ内のインスリンの量を調整するために追加された炭水化物のレベルを計算することを学びます。
- 血糖値を正確に記録します。あなたは毎日の記録を保持し、あなたが取る運動時間とあなたが加える食物の量に注意するべきです。一部の患者は、情報のバランスを維持するために、週に3回、週に1回情報を記録します。
- 医師はこの情報を使用して、インスリン投与量を調整し、一般的な治療を改善します。通常、医師は患者の3か月の平均血糖値に基づいて、患者の糖尿病管理レベルを決定します。
スプレーツールについては、医師にご相談ください。 インスリン注射器は、針を使用してインスリンを皮膚に送達しません。代わりに、インスリンスプレーは空気圧または空気を使用してインスリンを皮膚に注入します。
- スプレーツールは非常に高価で使いにくいです。このタイプのテクノロジーはまだ初期段階にあります。このインスリン注入方法を検討している場合は、医師にご相談ください。
- その高いコストに加えて、デバイスには、誤った用量のインスリン注入や皮膚の損傷など、いくつかのリスクがあります。
- この方法でインスリンを投与することのリスクと利点を決定するための研究が進行中です。
インスリン吸入器を使用してください。 喘息の治療に使用される吸入器と同様に、いくつかの速効性インスリンが吸入器として利用可能です。
- 吸入したインスリンは食べる前に摂取します。
- 遅効性のインスリンを注入する別の方法が必要になります。
- インスリン吸入器は米国で入手可能ですが、さらに研究が必要です。吸入インスリン使用のリスクと利点はまだ調査されていません。
方法6/6:安全上の注意事項に従ってください
医師に指導を求めてください。 注射器、吸入器、またはその他のデバイスでインスリンを注入する方法を示す記事やオンラインビデオだけに頼らないでください。医師は質問に答え、正しいデバイスの使用方法を示すことができます(たとえば、注射器を使用する場合、医師は注射角度の作成方法を教えてくれます)。さらに、医師は適切な投与量と必要な処方も推奨します。
アレルギーの原因となるインスリンの使用は避けてください。 アレルギー反応がある場合は、すぐに医師の診察を受けてください。
- 一部の種類のインスリンは動物、特に豚に由来し、一部の人々にアレルギー反応を引き起こす可能性があります。
- アレルギー反応の一般的なタイプには、局所反応と全身反応が含まれます。局所反応は、注射部位の発赤、軽度の腫れ、およびかゆみを伴って発生します。このタイプの皮膚反応は、数日から数週間で回復します。
- 全身性アレルギー反応は、全身の巣箱または巣箱、呼吸困難、息切れ、喘鳴、血圧の低下、心拍数の増加、および発汗として現れる可能性があります。これは緊急事態であり、救急車を呼ぶか、誰かに最寄りの緊急治療室に連れて行ってもらう必要があります。
低血糖症の場合は、インスリンを注射しないでください。 これは、血糖値が大幅に低下したときに発生します。インスリンは低血糖を悪化させます。代わりに、即効性の炭水化物または単糖を入手する必要があります。
- 低血糖は脳機能に影響を及ぼします。
- 低血糖症の症状には、めまい、震え、頭痛、視力障害、気晴らし、混乱、話すことの困難などがあります。その他の症状には、震え、激しい発汗、心拍数の増加、不安感、空腹などがあります。
- 低血糖時に即効性のインスリンを使用すると、血糖値がさらに低下し、方向感覚が失われ、話すことができなくなり、意識が失われます。
- 低血糖症のときに誤ってインスリンを注射している場合は、すぐに友人や家族に医療援助を求めるように通知するか、一人でいる場合は緊急事態に電話する必要があります。重度の低血糖は非常に深刻であり、生命を脅かす可能性があります。
- オレンジジュースを飲むか、ブドウ糖の錠剤やゲルを飲むか、砂糖をすぐに飲むことで、この反応を逆転させることができます。
皮膚の状態を監視して、脂肪代謝障害を検出します。 これは、頻繁にインスリンを注射すると皮膚に時々起こる反応です。
- 脂肪代謝障害の症状には、皮膚の表面直下の脂肪組織の変化が含まれます。これらの変化には、注射部位の脂肪組織の肥厚または薄化が含まれます。
- 脂肪異栄養症、炎症、腫れ、または感染の兆候がないか、皮膚の状態を定期的にチェックしてください。
使用済みの針は正しく廃棄してください。 注射器や針を通常のゴミ箱に捨てないでください。
- 使用済みの針、ランセット、注射器などの鋭利な物体は、人間の皮膚や血液に直接接触するため、バイオハザード廃棄物と見なされます。
- 使用済みまたは損傷した針は、必ず鋭利な容器に廃棄してください。このボトルは、注射器や針を破壊するために設計されています。
- 鋭利な容器は薬局またはオンラインで入手できます。
- お近くのバイオ廃棄物処理ガイドをご覧ください。多くの州や都市では、従来の危険なバイオ廃棄物処理システムの開発に役立つ具体的な推奨事項やプログラムを提供しています。
- 再送キットを使用してください。一部の企業は、鋭利物に適切なサイズを提供し、瓶がいっぱいになったときにそれらを返すように顧客に対応しています。同社は、危険なバイオ廃棄物を注文および地域の規制に従って処分します。
針を再利用したり共有したりしないでください。 注射後、針と注射器を鋭利な容器に入れる必要があります。インシュリンペンがなくなったら、鋭利な容器に入れてください。
- あなたの肌や他の人と接触する針は鈍いだけでなく、危険で伝染性の感染症を持っています。
インスリンのブランドを変更しないでください。 一部のインスリン製品は類似しているように見えますが、まったく同じではありません。インスリンの種類を変更する前に、医師に相談する必要があります。
- インスリンの種類が似ている場合でも、医師があなたに最適なものを選択し、体内の反応に合わせて用量を調整します。
- 同じ種類の注射器と針を使用してください。注射器と針が一致しないと、混乱して間違った量のインスリンを注入する可能性があります。
期限切れのインスリンは絶対に使用しないでください。 製品の保管寿命を定期的に確認してください。期限切れのインスリンの服用は避けてください。
- 有効期限は購入日とかなり近い場合がありますが、製品の使用期限が切れたり、汚染の兆候が見られたり、ボトル内にしこりが現れたりすると、十分なインスリンが得られない場合があります。
28日間開いたインスリンを廃棄します。 最初の投与後、インスリンバイアルは開いていると見なされます。
- これらには、冷蔵庫または室温で適切に保管されているインスリンが含まれます。インシュリンバイアルの蓋が開いているため、大切に保管しても中身が汚れる可能性があります。
製品と投与量を特定します。 使用しているインスリンのブランド、用量、およびデバイス名を知ってください。
- 必ず医師の処方と同じサイズの注射器と針を使用してください。
- U-500の代わりにU-100パイプを使用することは危険であり、その逆も同様です。
- 製品の変更に気付いた場合や質問がある場合は、医師にご相談ください。



